HIM 업무정보
임상 및 최신지견
병원 내 폐렴 정의 / 진단 / 치료방법
글. 강북삼성병원 호흡기내과 길현일 교수
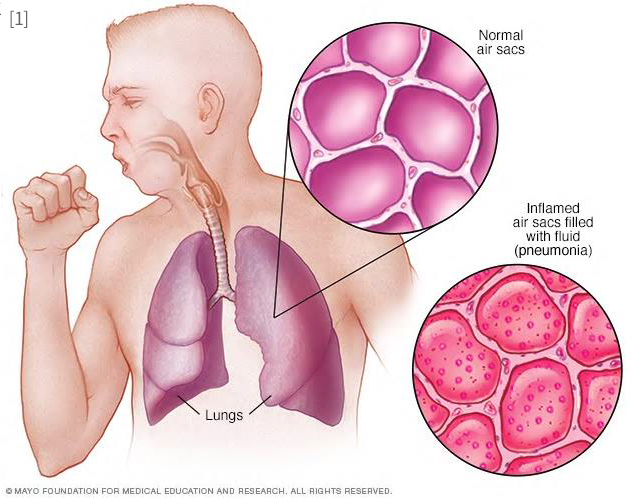
폐렴(Pneumonia)은 감염으로 인해 생긴 폐포 내 염증반응을 말한다. 폐렴이 생기면 폐포 내에 염증반응으로 fluid나 pus가 차게 되고 이로 인해 기침, 가래, 발열, 호흡곤란 등이 생긴다. 폐렴은 발생 원인에 따라 세균성, 바이러스성, 곰팡이성 폐렴 등으로 구분할 수 있다. 구강 내 분비물이나 음식물이 흡인되어 생기는 폐렴은 흡인성 폐렴(Aspiration pneumonia)이라고 한다. 폐렴은 발생한 상황에 따라 지역사회획득폐렴, 병원획득폐렴, 인공호흡기관련폐렴으로 나눌 수 있다.
지난 2005년 American Thoracic Society (ATS)/Infectious Diseases Society of America (IDSA)에서 발표된 성인 병원획득폐렴(Hospital-acquired pneumonia; HAP), 인공호흡기연관폐렴(Ventilator-associated pneumonia; VAP), 그리고 의료기관연관폐렴 (Healthcare-associated pneumonia; HCAP)의 치료에 대한 guideline [2] 이후, 전세계적으로 거의 10년 이상 지역사회획득폐렴(Community-acquired pneumonia; CAP)이외의 병원 내 폐렴에 대해서는 위의 세가지 분류가 통용되어 왔다.
그러던 중 지난 2016년 개정된 병원 내 폐렴에 대한 ATS/IDSA guideline[3]에서는, 병원 내 폐렴을 크게 병원획득폐렴(HAP)과 인공호흡기연관폐렴(VAP) 두 가지만으로 구분하였고, 기존의 HCAP로 분류하던 폐렴은 따로 병원 내 폐렴의 하나로 구분하지 않기로 하였다. 그 이유는 기존의 guideline에서 HCAP를 따로 분류했던 이유가 다제내성 (Multidrug-resistant; MDR) 균주의 risk 때문이었는데, 이후 밝혀진 많은 연구에서 HCAP의 MDR risk가 HAP/VAP 환자들만큼 높지 않고, 설령 의료기관 이용이 MDR risk와 연관이 있다 해도 의료기관 이용 자체와의 관계보다는 환자의 기저특성이 MDR risk에 더 중요한 인자로 작용하며, HCAP 환자들의 경우 HAP/VAP 환자보다는 CAP 환자와 더 비슷한 임상양상을 보인다는 것이 밝혀졌기 때문이다.
폐렴의 증상은 매우 다양해서 기침, 가래, 발열, 오한, 피로감, 오심, 호흡곤란 등을 나타낼 수 있다. 하지만 모든 폐렴에서 같은 증상이 나타나는 것이 아니고 원인 균주나 환자의 기저질환, 전신상태에 따라 이러한 전형적인 증상들이 나타나지 않을 수도 있다. 따라서 이러한 증상들이 폐렴을 시사하기는 하나, 어떤 특정 증상이 폐렴 진단의 절대적 기준이 될 수는 없다.
폐렴의 정의는 “새로운 폐 침윤과 폐 침윤이 감염에 의한 것임을 시사하는 임상적 근거들 즉, 새로운 발열, 화농성 객담, 백혈구증가증, 저산소증(New lung infiltrate plus clinical evidence that the infiltrate is of an infectious origin, which include the new onset of fever, purulent sputum, leukocytosis, and decline in oxygenation)이 있을 때”로 정의된다.
폐 침윤이란 보통 흉부방사선사진(Chest X-ray) 또는 컴퓨터단층촬영(CT)에서 정상적으로는 보이지 않아야 할 음영 증가를 말한다.
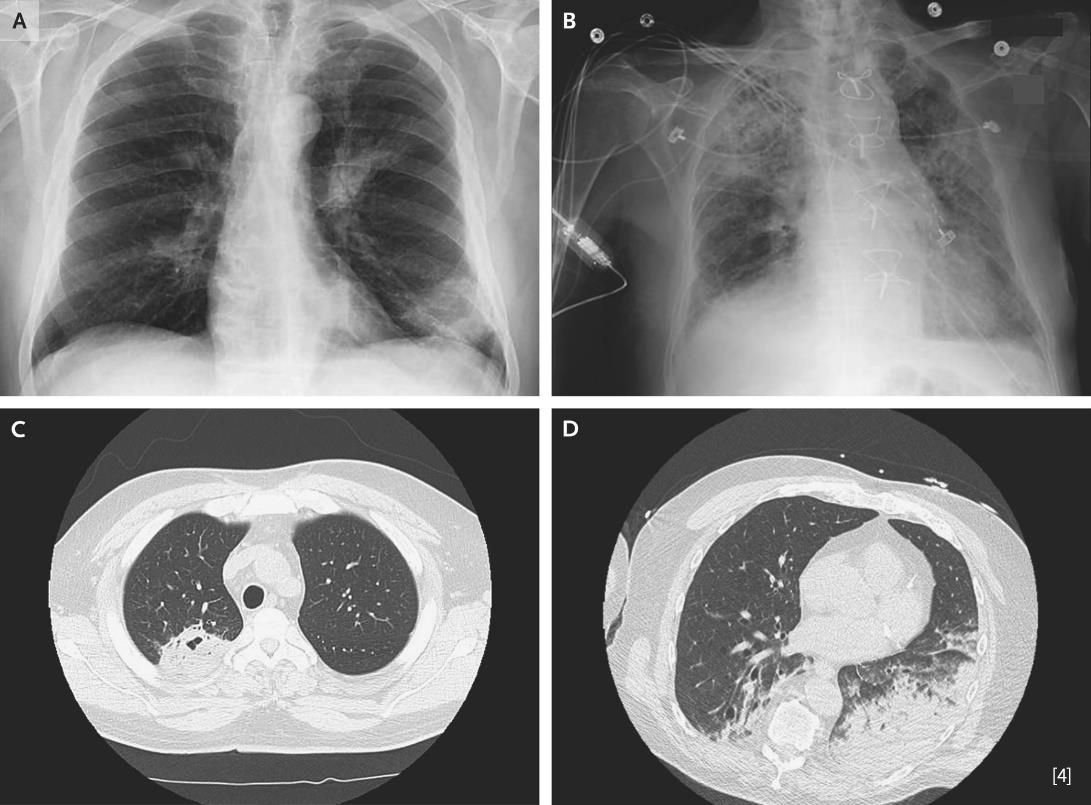
B. 흡인성 폐렴으로 인한 양폐의 침윤
C. 발치 후 지속되는 기침 환자, 우상엽의 공동을 동반한 침윤
D. 위장관 내시경 시술 후 구토와 함께 호흡곤란을 호소한 환자, 양폐 후면의 침윤
병원 내 폐렴 중, 병원획득폐렴(HAP)와 인공호흡기연관폐렴(VAP)를 정확히 구분하는 gold standard는 없다.
정의 상, HAP는 “입원 시점에 동정되는 폐렴 원인균이 없고, 입원 후 48시간 이상 경과한 후에 발생한 폐렴(A pneumonia not incubating at the time of hospital admission and occurring 48 hours or more after admission)”으로 정의된다.
VAP는 “기관삽관 후 48시간 이상 경과한 후에 발생한 폐렴(A pneumonia occurring > 48 hours after endotracheal intubation)”으로 정의된다.
HAP/VAP의 정의는 이와 같으나 사실 실제 진료환경에서 HAP/VAP을 정확히 진단하는 것은 쉽지 않다. 입원 중인 환자에게 발열, 객담, 백혈구증가증, 저산소증 등의 증상과 징후가 나타날 수 있는 원인이 폐렴 외에도 매우 다양하다. 또 새로운 폐 침윤 역시 반드시 폐렴이 아니더라도 폐 부종이나 출혈 등 다른 원인에 의해서 생길 수도 있다.
이처럼 병원 내 폐렴의 진단은 특정한 영상의학적 혹은 진단검사의학적 검사를 통해 내릴 수 없어 진단이 어려우며, 따라서 임상가가 여러 검사결과와 환자의 임상양상(폐렴의 발생 시기, 폐렴 진단 시 기도(Airway)의 상태, 발열/객담/백혈구증가증/저산소증 등을 일으키는 다른 원인의 유무 등)을 종합하여 내리게 된다.
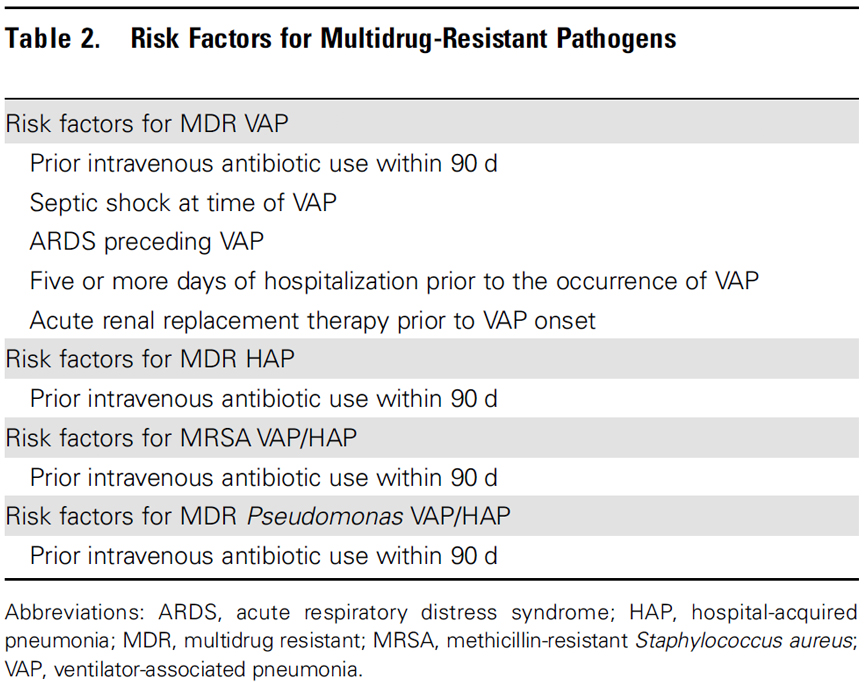
병원 내 폐렴이 지역사회획득폐렴(CAP)과 가장 다른 점은 원인 균주의 MDR risk 이다. 병원 내 폐렴은 CAP 보다 MDR pathogen의 위험도가 높으며, 따라서 이를 고려한 항생제 선택이 중요하다. VAP와 HAP에 있어 MDR pathogen의 risk를 높이는 것으로 밝혀진 factor들은 아래 표와 같다.
병원 내 폐렴의 진단에 있어 pathogen을 확인하기 위한 노력은 항생제 치료의 성공률을 높이기 위하여 매우 중요하다. 객담(Sputum) 배양은 반드시 필요하다. Endotracheal intubation을 하고 있는 환자의 경우 호흡기 검체를 얻기가 비교적 수월하며 invasive sampling(ie, Bronchoscopy 등)을 할 수 있다. 하지만 guideline에서는 굳이 invasive sampling을 권고하지는 않으며, endotracheal tube를 통한 non-invasiveness sampling(ie, Endotracheal aspiration)으로도 충분한 것으로 권고하고 있다. 이렇게 얻은 호흡기 검체로는 그람 염색(Gram stain) & 배양검사(Culture)를 시행해야 하며, 우리나라와 같이 결핵이 많은 국가에서는 항산성균 도말(AFB stain) & 배양검사(Culture)도 통상 시행하고 있다.
혈액배양의 경우 균혈증이 있을 때 예후가 좋지 않은 것으로 되어 있고, 비록 HAP에서는 VAP에 비하여 균혈증의 발생 빈도가 낮지만 혈액배양 결과에 따라 예후가 달라지고, 환자 상태를 평가함에 있어서도 영향을 주므로 호흡기 검체 배양 뿐 아니라 혈액배양도 하는 것을 권고하고 있다.
감염증의 진단에 도움이 되는 몇 가지 혈액검사들(CRP, Procalcitonin 등)과 임상지표들(ie, Clinical Pulmonary Infection Score; CPIS) 등은 치료 방향 결정에 도움을 줄 수는 있으나 이를 바탕으로 항생제 치료 시작 여부를 결정하지는 않을 것을 권고하고 있다. 즉, 이러한 지표들이 양호하다고 해도 항생제 치료를 하지 않기로 결정할 것이 아니라, 폐렴에 대한 항생제 치료 시작 여부는 앞서 언급한 폐렴의 임상적 정의 기준만을 토대로 결정할 것을 권고한다.
HAP/VAP 치료의 초기 항생제 선택은 예후에 매우 중요한 영향을 미친다. Guideline에서는 모든 병원에서 정기적으로 각 병원의 antibiogram을 작성하고 가능하다면 ICU 환경의 antibiogram을 따로 파악할 것을 권고하고 있다. 그리고 이 antibiogram에 맞춰서 초기 경험적 항생제를 선택할 것을 권고한다.
일반적으로 VAP 치료의 초기 경험적 항생제는 S.aureus, P.aeruginosa, 그리고 그 외 gram-negative bacilli를 모두 cover 할 수 있는 약제를 선택할 것을 강력히 권고하고 있다. 다만, MRSA에 대한 coverage는 MRSA risk factor가 있는 환자와(위 MDR risk table 참조) MRSA가 10-20% 이상에서 검출되는 환경의 병원, 혹은 MRSA 빈도에 대한 정보가 없는 곳에서 vancomycin 이나 linezolid를 사용할 것을 권고한다. Pseudomonas에 대해서는 MDR risk가 있는 환자이거나 원내에서 검출되는 gram-negative pathogen의 10% 이상이 내성균인 환경, 혹은 환자가 있는 환경의 antibiogram이 미상인 경우에는 두 개 이상의 antipseudomonal antibiotics를, 그 외 low risk의 환경에서는 한 개의 antipseudomonal antibiotics 권고한다. 아래의 Table은 이를 요약하여 VAP 치료의 초기 경험적 항생제로 추천되는 약제를 보여주고 있다.
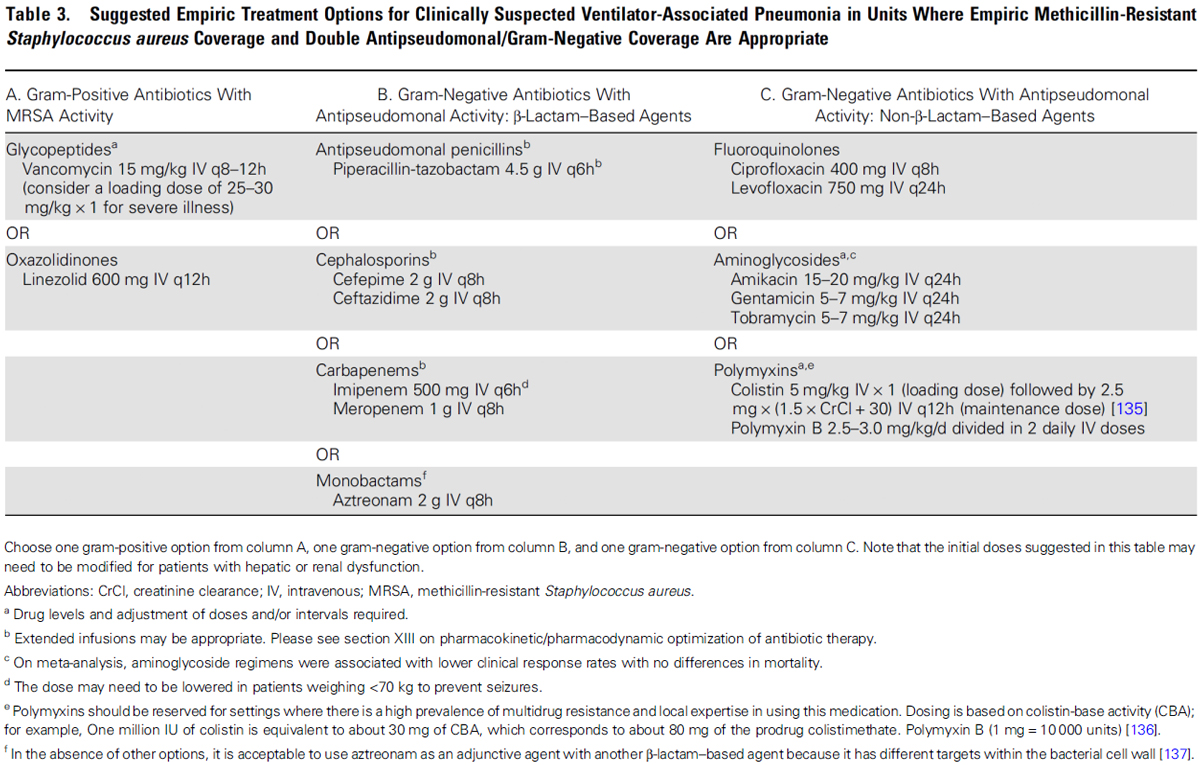
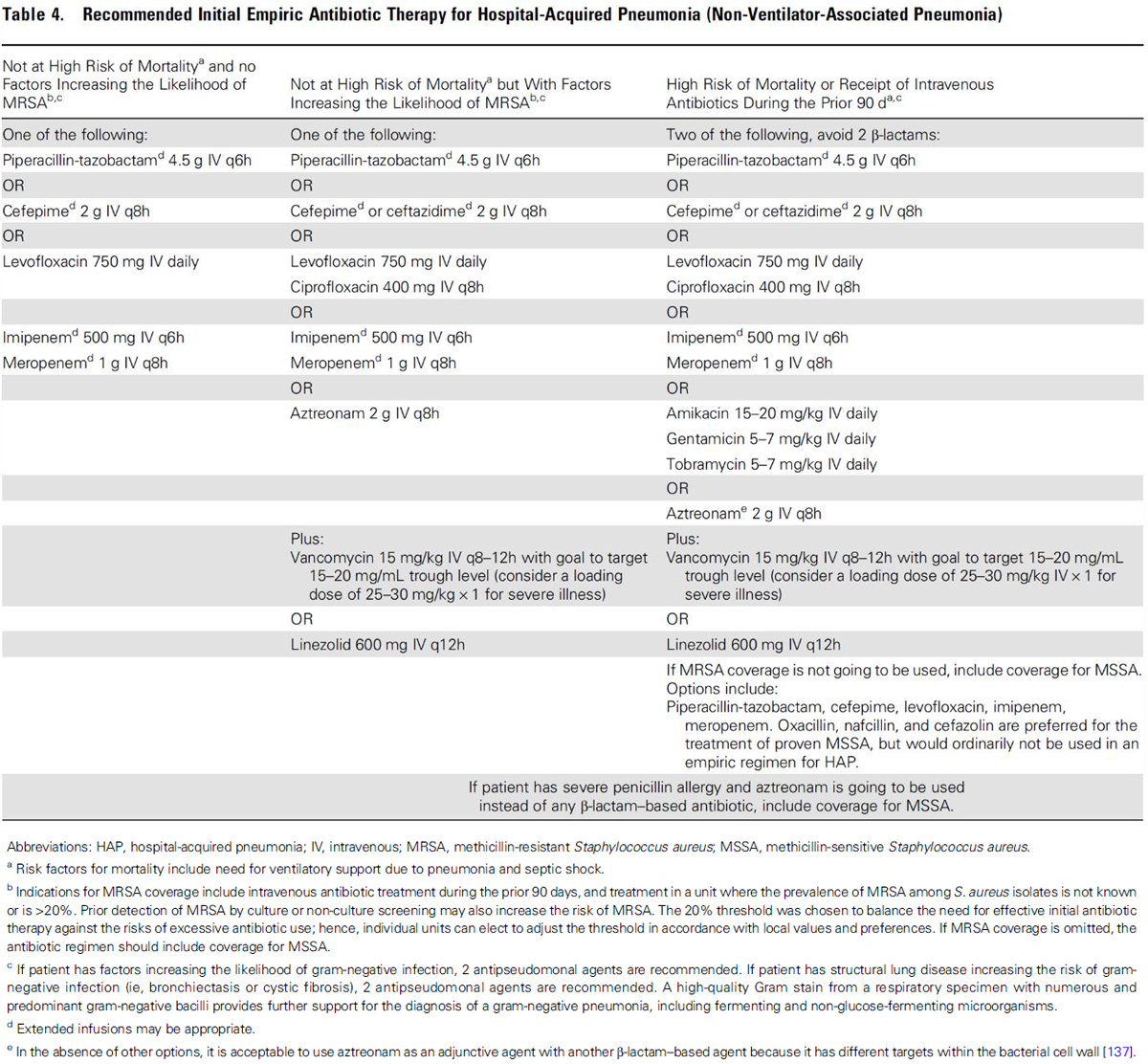
HAP(Non-VAP) 치료의 초기 경험적 항생제 선택 역시 VAP와 비슷하다. 역시 MRSA coverage(vancomycin or linezolid) 여부는 해당 환경에서의 MRSA risk에 따라 결정하고, high risk of mortality가 예상되는 경우(pneumonia나 septic shock에 의해 mechanical ventilator가 필요한 경우)에는 gram-negative pathogen을 cover 하는 항생제를 각각 다른 category에서 2개 약제를 사용할 것을 권고한다. 아래 표는 이러한 내용을 요약하여 HAP 치료의 초기 경험적 항생제로 추천되는 약제 조합을 보여주고 있다.
ATS/IDSA guideline에서는 aminoglycoside와 polymyxins (colistin or polymyxin B)에만 감수성이 있는 MDR gram-negative bacilli에 대하여 흡입형(inhaled) 항생제와 systemic 항생제를 병합할 것을 권고하나, 국내에서는 아직 흡입형 항생제 사용에 다소 제약이 있는 상황이다(보험, 흡입 가능한 약물 제형 등의 문제).
최근 점차 빈도가 늘어 문제가 되고 있는 Acinetobacter는 균주가 확인된 후 감수성이 있다면 carbapenem 이나 ampicillin/sulbactam 치료를 권고하며, 만약 polymyxins에만 감수성이 있는 내성균이라면 iv polymyxin (colistin or polymyxin B)와 함께 adjunctive inhaled colistin을 병합할 것을 권고하고 있다. 또 하나 내성으로 문제가 되는 carbapenem-resistant pathogen (sensitive only to polymyxins)에 대해서는 내성 Acintetobacter와 마찬가지로 iv polymyxin과 inhaled colistin을 권고한다.
앞서 살펴본 것과 같이, 병원 내 폐렴에 있어 2016년 ATS/IDSA guideline 이후로는 기존의 HAP, VAP, HCAP의 분류는 더 이상 사용하지 않고 HAP와 VAP 둘로만 구분한다.
병원 내 폐렴의 진단에는 gold standard는 없으며 환자의 임상양상을 종합적으로 판단해야 한다. 초기 경험적 항생제 치료에 있어 각 병원이 속한 환경의 antibiogram을 정기적으로 확보하여 파악하고 이를 항생제 선택에 활용해야 하며, MDR risk에 따라 초기 경험적 항생제 선택은 달라지게 된다.
안타깝게도 국내에는 2018년 성인 지역사회획득폐렴에 대한 항생제 사용지침은 나와있으나, 아직 병원 내 폐렴에 대한 진료지침은 공식적으로 나와 있는 것이 없다. 최근 국내 진료환경을 반영한 병원 내 폐렴의 치료에 대한 다기관 연구가 활발히 진행되고 있어 곧 국내 병원감염폐렴에 대한 진료지침도 개발될 것으로 기대된다.
- 출처
- [1] https://www.mayoclinic.org/diseases-conditions/pneumonia/symptoms-causes/syc-20354204
- [2] American Thoracic Society (ATS) and Infectious Diseases Society of America (IDSA). Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia. Am J Respir Crit Care Med 2005; 171:388–416.
- [3] Management of Adults With Hospital-acquired and Ventilator-associated Pneumonia: 2016 Clinical Practice Guidelines by the Infectious Diseases Society of America and the American Thoracic Society, Clinical Infectious Diseases, Volume 63, Issue 5, 1 September 2016, Pages e61–e111,
- [4] Aspiration Pneumonia. N Engl J Med 2019; 380:651-663